Содержание
Преэклампсия беременных (также называемая гестозом) — серьезное состояние, угрожающее жизни как плода, так и матери. Оно происходит в 4-8% случаев беременности между 25 и 37 неделями, т. е. во 2-й половине беременности. Это заболевание маточных сосудов, причины которого не до конца известны. В большинстве случаев беременность должна быть немедленно прекращена. Редко состояние сохраняется до 6 недель после родов (послеродовая преэклампсия).
Что такое — преэклампсия беременных?
Что означает диагноз «преэклампсия» при беременности? Это такое состояние, которое возникает у беременных во 2-й половине периода. Регистрируется примерно в 4-8% случаев беременности, характеризуется гипертонией (граница — 140/90) и белком в моче (0,5 г/24 часа). Отек при преэклампсии во время беременности присутствует не всегда, как предполагалось ранее. Без гипертонии он может вообще ничего не значить.

Различаются многие типы состояний, связанных с высоким давлением; среди классификации гипертензивных заболеваний при беременности присутствует некоторый хаос. Важным клиническим фактором является то, возникает ли болезнь во время беременности при первичной гипертензии (которая имеет худший прогноз и последствия для мамы и ребенка) или уже во время беременности. Как правило, преэклампсия беременных развивается на 20-й неделе и позже. Ее причина заключается в эндотелиальной дисфункции матки. Это означает, что у женщины плохо сбалансированы про- и противокоагулятные факторы крови, сосудистые клетки производят больше факторов, которые вызывают сужение сосудов. Другим фактором преэклампсии при беременности — плохое развитие плаценты.
Причины
Первым фактором, существенно увеличивающим риск развития преэклампсии, является гипертония (высокий показатель давления) при беременности. Заболевание может быть первичным и вторичным. Первичная гипертония — повышенное давление без обнаруженных причин. У вторичной гипертензии причина известна: заболевания почек, эндокринные расстройства.
Следующие факторы риска преэклампсии при беременности и при родах — это ожирение, чрезмерное употребление соли, повышенное содержание жиров в крови, курение и многие другие. Кроме того, заболевание при беременности имеет несколько других факторов риска. Например, она чаще встречается при следующих состояниях:
- первая беременность;
- возраст беременной женщины до 18 лет и после 35 лет.
Важную роль играет генетическая предрасположенность. Со стороны плода риск представляют следующие состояния:
- врожденные пороки развития;
- множественная беременность.
Следующие причинные факторы:
- беременность после преэклампсии при предыдущем вынашивании ребенка;
- прекращение предыдущей беременности путем кесарева сечения;
- длительный интервал между беременностями;
- использование барьерных методов контрацепции (спираль, презерватив);
- оплодотворение с использованием методов вспомогательной репродукции;
- несвоевременное начало менструации (≤11 лет, ˃15 лет);
- ИМТ до беременности (≥25 кг/м2, ≥29 кг/м2);
- преэклампсия у родственников первой степени;
- заболевания беременной женщины (метаболический синдром, диабет, заболевание почек, гипергомоцистеинемия, наличие антифосфолипидных антител и другие).
Симптомы преэклампсии у беременных
Симптомы преэклампсии аналогичны проявлениям гипертонии. Первые и наиболее распространенные признаки преэклампсии у беременных — это головные боли, усталость и тошнота. Зрительные нарушения и другие поздние признаки у беременных женщин, типичные для тяжелой преэклампсии, не проявляются, поскольку на этом этапе заболевание лечится. Наибольшую опасность представляют собой изменения в плаценте, угрожающие развитию плода. При этой степени тяжести происходит ухудшение снабжения плода кислородом и последующее замедление развития.

Эклампсия, развивающаяся после преэклампсии тяжелой степени, обычно происходит в 4 этапа.
- Первая, продромальная фаза очень короткая, иногда может полностью отсутствовать. В основном беременная женщина испытывает беспокойство, возникают тики мышц лица, глаз, сильная головная боль. Боль в эпигастрии — под ребрами в области печени — значительная.
- Затем начинается фаза тонических спазмов — в основном она затрагивает мышцы шеи и спины, женщины испытывает напряжение. Состояние сохраняется в течение нескольких секунд.
- Фаза клонических приступов проявляется общим подергиванием мышц всего тела. Эта фаза — самая длинная, продолжается несколько минут, приводит к коме с мидриазом (расширением зрачков), уменьшенными рефлексами, глубоким дыханием.
При приступе эклампсии необязательно присутствуют все фазы. Иногда, например, происходит внезапное коматозное состояние. Приступы практически не отличаются от эпилептических. Разница заключается в том, что беременная женщина с эклампсией, в отличие от эпилепсии, обычно не имеет произвольного мочеиспускания, потому что возникает анурия (снижение функции почек, следовательно, отсутствие достаточного количества мочи).
Симптомы состояния преэклампсии:
- высокое кровяное давление – в состоянии покоя, при повторных измерениях более 140/90;
- белок в моче — для правильной оценки необходимо отобрать средний поток мочи, при необходимости, повторить обследование через 24 часа;
- повторная сильная головная боль — чаще всего характеризуется давлением за глазами;
- абдоминальная боль — проявляется стягивающим колющим ощущением под ребрами или болью непосредственно в животе;
- тошнота и рвота — тошнота может сопровождаться диареей;
- потеря сознания;
- безмерное увеличение веса;
- зрительные нарушения — помутнение зрения, сужение поля зрения, темные пятна в поле зрения, временная потеря зрения, чувствительность к свету;
- беспокойство;
- отек слизистых оболочек, ощущение заложенности носа, одышка;
- ранняя активность матки, признаки преждевременного отделения плаценты;
- отеки — нижних конечностей или брюшной полости, верхних конечностей и — при тяжелой степени болезни при беременности — отек лица (видимый на веках), угрожающий отеком головного мозга.
Степени преэклампсии
Разделяются 3 основные стадии патологического состояния:
- умеренная;
- средняя;
- тяжелая.
Важно! Часто симптомы умеренной стадии отсутствуют, поэтому серьезное состояние при беременности может быть выявлено только в ходе профилактического осмотра беременной.

При возникновении любого из характерных симптомов требуется консультация врача, который, при необходимости, посоветует, как лечить состояние.
Легкая преэклампсия
При преэклампсии легкой степени диагностируется умеренное повышение давления (до 30 показателей выше нормы). Кроме присутствия белка в моче (менее 1 г/л), легкого отека конечностей, состояние может протекать полностью без симптомов, ввиду чего необходимо регулярно проходить обследования, направленные на выявление тяжелого состояния на ранних стадиях.
Легкая преэклампсия
При преэклампсии средней степени происходит повышение давления до 170/110, увеличение белка в моче до 5 г/л, снижение уровней тромбоцитов (креатинин, наоборот, достигает 300 мкмоль/л). Умеренная преэклампсия характеризуется определенными симптомами, указывающими на присутствие проблемы со здоровьем.
Тяжелая преэклампсия
Тяжелая преэклампсия при беременности характеризуется повышением всех указанных выше параметров существенно выше нормы. Преэклампсия может развиться в эклампсию, для которой типично наступление судорог. Поскольку речь идет о состояниях, способных привести к смерти, как матери, так и ребенка, необходимо проведение неотложной помощи при преэклампсии и эклампсии, сопровождающей ее. Алгоритм методов острой терапии определяется непосредственно в зависимости от состояния женщины и переносимости конкретных препаратов!
Диагностика и лечение преэклампсии при беременности
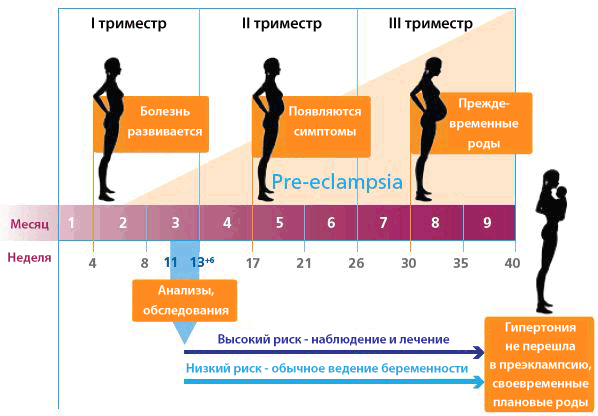
Диагностика преэклампсии требует выполнения 2 условий: повторного измерения высокого давления и наличия белка в моче. Кроме того, проводится анализ крови для определения функции почек и печени.
Лечение преэклампсии
Первая неотложная помощь при преэклампсии заключается в своевременном снижении высокого давления, чтобы не поставить под угрозу достаточный приток крови к плаценте, уменьшить развитие отека и предотвратить возникновение эклектического приступа.
Однако при существенном повышении давления или лабораторных признаках органного повреждения требуется госпитализация. Ежедневно контролируется артериальное давление (3-4 раза в день), лабораторные параметры, сердечная активность ребенка (на кардиотокографе).
Важно! Как правило, врач рекомендует спокойный режим и диету без ограничения соли. Медикаментозная терапия направлена на снижение высокого давления и предотвращение судорог.
Конечным решением является рождение ребенка. Если ребенок достаточно развит, как правило, на 37 неделе беременности или позже, проводятся физиологические роды или кесарево сечение. Если ребенок недостаточно развит, врачи стараются ускорить созревание и провести роды так, чтобы избежать ущерба здоровью матери и малыша. При тяжелом состоянии при беременности необходимо немедленно вызвать роды, даже если ребенок развит недостаточно. После родов симптомы преэклампсии уступают на протяжении 1-6 недель.
При легкой степени преэклампсии при беременности врач может порекомендовать:
- отдых, лежачее положение на левом боку, иногда требуется госпитализация;
- мониторинг развития ребенка с контролем сердечного ритма и проведением ультразвука;
- медикаментозное снижение давления;
- исследование мочи и крови;
- инъекции стероидов для ускорения развития легких ребенка;
- инъекции магния для предотвращения спазмов.
Возможные осложнения при преэклампсии
Несмотря на своевременное и адекватное лечение, преэклампсия может привести к некоторым осложнениям. Среди них наиболее распространенные и важные следующие состояния:
- Недостаточное кровоснабжение плаценты. Заболевание при беременности может вызвать плохое кровоснабжение плаценты, плод получает меньше кислорода и питательных веществ. Это может привести к замедлению роста, низкому весу при рождении, преждевременным родам или смерти плода в матке.
- Преждевременное отслоение плаценты. Преэклампсия увеличивает риск преждевременного отделения плаценты. Это состояние может вызвать сильное кровотечение, которое угрожает матери и ребенку.
- Синдром HELLP. Этот синдром приводит к расщеплению красных кровяных телец, увеличению печени и снижению тромбоцитов — состоянию, опасному для матери и ребенка. Признаки включают сильную тошноту, головную боль, рвоту, правостороннюю боль под ребрами.
- Эклампсия. Эклампсия является самым серьезным осложнением заболевания при беременности, которое, при недостаточной оксигенации головного мозга, приводит к судорогам и бессознательному состоянию. Эклампсия может нанести постоянный ущерб органам (мозгу, печени, почкам), подвергает опасности жизнь матери и ребенка. Симптомы эклампсии включают правостороннюю боль под ребрами, сильную головную боль, зрительные нарушения, поведенческие изменения (путаница, раздражительность, апатия).
Профилактика преэклампсии до и при беременности
В определенной степени, присутствие преэклампсии при беременности может быть определено путем измерения давления в сочетании с УЗИ кровотока через маточные артерии, лабораторным исследованием плацентарных факторов в крови беременных женщин. В некоторых исследованиях было показано положительное влияние длительного приема Аспирина при планировании беременности и на ранних сроках. Некоторые специалисты указывают на профилактический эффект рыбьего жира или повышенного потребления белка, но эти факторы не были подтверждены. Одно из исследований показало, что женщины, практикующие оральный секс в начале беременности, имели более низкую частоту преэклампсии. В этом отношении рассматривается благоприятный эффект простагландинов в эякуляте, но выводы этого исследования несколько смущающие… Поэтому основной мерой является раннее выявление и лечение болезни.
Как видно, четкой профилактики преэклампсии до и во время беременности нет. Поскольку известны факторы риска, следует избегать тех, на которые женщина может повлиять (курение, ожирение). Эти факторы должны быть устранены до беременности, поскольку невозможно соблюдать диету для снижения веса во время беременности.
Если вы страдаете какой-либо другой болезнью, важно следовать режиму лечения, назначенному врачом. Лекарства важно принимать регулярно. Важной частью своевременного выявления предстоящей преэклампсии является регулярный врачебный осмотр (не стоит недооценивать обследования — они могут спасти вас и вашего ребенка).




